Wenn die Luft wegbleibt – Sportlich aktiv trotz Asthma
Sportler, vor allem Olympioniken, wirken stark, unverletzbar, manchmal gar übermenschlich. Um solche Leistungen zu bringen, muss man doch gesund sein, oder? Doch bei nicht wenigen streikt die Lunge bei Belastung. Bereits Aretaios von Kappadokien, ein Anhänger der Pneumatiker, der im 2. Jahrhundert vor Christus lebte, beschrieb eine praktisch noch immer gültige Definition von Belastungsasthma: »Wenn der Atem beim Laufen, bei gymnastischen Übungen oder bei sonstiger Arbeit schwerer wird, nennt man dies Asthma«. Es tritt folglich nur bei, vor allem aber nach Beendigung der Belastung auf. Die gesteigerte Atmung reizt hierbei die Atemwege auf eine Weise, dass es in leichten Fällen zu Husten, in schwereren Fällen zu einer geräuschvollen Atmung (Giemen), Atemnot, Enge der Brust oder gelegentlich zu vermehrtem Auswurf kommt. »Man kann sagen, es handelt sich um eine unkomfortable Atmung nach Belastungsende, die 10 bis 30 Minuten anhält«, erklärt Prof. Stephan Sorichter, Chefarzt an der Klinik für Pneumologie und Beatmungsmedizin am RkK St. Josefskrankenhaus in Freiburg.
Medallien trotz Lungenverfall?
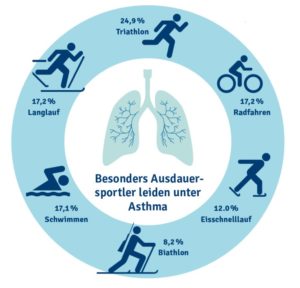
Unter Sportlern ist diese Form des Asthmas nicht selten. Doch in den 1980er- und 1990er-Jahren gewann man den Eindruck, Belastungsasthma sei ansteckend. Wie eine Epidemie verbreitete es sich unter den Spitzensportlern weltweit. Teilweise waren, vielleicht sollte man besser »bezeichneten sich« sagen, bis zu 80 Prozent der Athletinnen und Athleten in manchen Sportarten als Asthmatiker. So kamen sie in den Genuss, Medikamente konsumieren zu können, die auf der Dopingliste stehen und von denen sie sich Vorteile erhofften. Inzwischen haben sich sowohl die Dopingregularien geändert als auch die Prävalenz. Über alle Sportarten hinweg betrachtet, liegt die Häufigkeit zwischen 5 und 10 Prozent. Das ist vergleichbar mit dem Vorkommen in der Allgemeinbevölkerung. Bei einigen Sportarten sind jedoch bis zu 25 Prozent der Athletinnen und Athleten betroffen.
Das ist vor allem in den Ausdauersportarten der Fall, in denen, neben dem hohen Trainingsumfang, zusätzliche Faktoren die Lunge stärker reizen können als bei anderen Sportarten. Bei den nordischen Sportarten (Langlauf, Biathlon) ist es vor allem die kalte Luft, bei Läufern, Radfahrern und Triathleten sind es gesundheitsschädliche Stoffe in der Luft, bei Eisschnellläufern Stickoxide von Kältemaschinen oder Feinstpartikel von Poliermaschinen und bei Schwimmern chlor-organische Verbindungen wie Mono- und Trichloramine.
Da die Limitierung der körperlichen Leistungsfähigkeit zuallererst vom Herz-Kreislauf-System und der Muskulatur ausgeht, kann durch eine konsequente Therapie die körperliche Leistungsfähigkeit vollständig hergestellt werden. Das spiegelt sich auch in den erkämpften Edelmetallen wider: Bei den Winterspielen in Salt Lake City im Jahr 2002 gewannen die 5,7 Prozent der asthmakranken Athleten 15,6 Prozent der zu vergebenden Medaillen, bei den Sommerspielen 2004 in Athen errangen 7,7 Prozent 14,4 Prozent der Medaillen.
Verschafft denn nun aber die Einnahme der Präparate einen Vorteil? »Zahlreiche Studien haben gezeigt, dass inhalative Beta2-Agonisten und Steroide in einer medizinisch adäquaten Dosierung die Leistung von Sportlern ohne Asthma nicht steigern oder anderen Nutzen bringen. Durch die Medikation wird es den Asthmatikern aber ermöglicht, ihren Sport auf hohem Niveau auszuführen«, erklärt Prof. Dr. Stephan Sorichter.

Nächste Seite: Wie Belastungsasthma entsteht
Wie Belastungsasthma entsteht
Untersuchungen konnten zeigen, dass die Grundlage für EIA (excercise induced asthma), wie beim Asthma bronchiale auch, ein entzündliches Geschehen in den Atemwegen ist. Demnach scheinen die Atemwege aufgrund der verstärkten Atmung auszukühlen, was zu einer Vasokonstriktion, der Bildung eines Ödems und schließlich Verengung der Atemwege führt. Zudem beeinträchtigt der Wasserverlust in der Lunge das osmolare Gleichgewicht, wodurch Entzündungsmediatoren freigesetzt werden. Diese tragen wiederum zur Obstruktion bei. Weitere reizende Faktoren wie der Chloramingehalt der Atemluft, beschmutzte oder kalte Luft sind Risikofaktoren, die bei empfänglichen Sportlern den Ausschlag geben können. Wenige Leistungssportler leiden seit ihrer Kindheit an Asthma; die meisten entwickeln die Krankheit erst im Laufe ihrer sportlichen Karriere. Das spricht dafür, dass Reize aus der Luft daran beteiligt sind, Asthmasymptome hervorzurufen oder die Lunge direkt zu schädigen.
Doch nicht nur Hochleistungssportler leiden an Belastungsasthma. Auch im Breiten- und Freizeitsport sind Athleten betroffen, bei denen die Symptomatik oft nicht mit einer Erkrankung der Bronchien in Verbindung gebracht wird. Wissenschaftler der Ohio State University fanden bei einem Screening von 107 Sportstudenten der Universität eine erhöhte Rate von positiven Untersuchungsbefunden, obwohl viele Betroffene subjektiv keine Beschwerden festgestellt hatten. Mithilfe des durchgeführten Eukapnischen Hyperventilationstests wurde bei 39 Prozent (42 Personen) EIB (excercise induced bronchospasm) nachgewiesen. Allerdings wies die Studie methodische Schwächen auf.
Prof. Sorichter empfiehlt Sportlern, die vor allem in der Phase nach der Belastung Probleme mit der Atmung haben, sich lungenfachärztlich oder sportärztlich untersuchen zu lassen: »Eine gute Therapie ermöglicht Sportlern nicht nur die Aktivität, sondern ist auch für die langfristige Lungengesundheit von entscheidender Bedeutung.« Breitensportler sind in der Regel nicht so gut medizinisch betreut wie Leistungssportler, die mindestens einmal jährlich sportmedizinisch durchgecheckt werden. Dennoch ist auch für sie bei regelmäßiger Kontrolle das Sporttreiben bedenkenlos möglich. Überholt sind auch die Empfehlungen, dass Asthmatiker keinen Sport treiben sollen. Vielmehr ist das Gegenteil der Fall! Wer die Atemnot zum Anlass nimmt, sich körperlich zu schonen und Anstrengungen zu vermeiden, riskiert eine weitere Verschlechterung der Lungenfunktion. Verantwortlich dafür ist die Abnahme von Muskelmasse, Kraft und allgemeiner körperlicher Belastbarkeit.
Menschen mit schweren Symptomen können ihre körperliche Aktivität auch in betreuten Lungensportgruppen durchführen, welche die Bedürfnisse und die individuelle Leistungsfähigkeit der Lungenpatienten berücksichtigen. Unter Anleitung eines speziell ausgebildeten Therapeuten werden Atem- und Entspannungstechniken vermittelt, Ausdauer und Kraft trainiert sowie Koordination, Bewegungsabläufe und die Dehnungsfähigkeit der Lunge verbessert. Ein Verzeichnis aller Lungensportgruppen in Deutschland bietet die Seite www.lungensport.org. Grundsätzlich sei gutes Aufwärmen die wichtigste Prophylaxe, um Symptome abzumildern und Anfälle zu vermeiden, betont Prof. Sorichter.
Nächste Seite: Differenzialdiagnosen | Mehr Luft mit Medikamenten
Differenzialdiagnosen
Es gibt aber neben Belastungsasthma auch andere mögliche Ursachen von Atemproblemen bei oder nach einer Belastung. »Am häufigsten entstehen die Symptome durch Überanstrengung. Im Gegensatz zu asthmatischen Beschwerden treten die Beeinträchtigungen bei Überlastung während der Belastung auf und lassen nach Beendigung rasch wieder nach. Die wichtigste Differenzialdiagnose ist die Vocal Cord Dysfunction (VCD). Es handelt sich dabei um eine Stimmbandstörung, die zu schwerer Atemnot führen kann. Meist haben Betroffene, im Gegensatz zu Asthmatikern, Einatemprobleme. »Die Differenzierung zwischen VCD und Asthma ist jedoch entscheidend, weil die Behandlungen sehr verschieden sind«, erläutert Prof. Sorichter.
Um die Schwere der Erkrankung festzustellen oder sie von anderen Krankheitsbildern der Lunge abzugrenzen, gibt es verschiedene Wege der Diagnostik. Entweder wird ein 6-8-minütiger, intensiver Belastungsreiz gesetzt und die Lungenfunktion davor und danach gemessen. Eine Reduktion des FEV1-Wertes um 10 Prozent sichert die Diagnose. Alternativ kann eine unspezifische Provokation mit Metacholin, Mannitol oder dem eukapnischen Hyperventilationstest durchgeführt werden. Wird eine Verminderung der Lungenfunktion bei Belastung ohne Anzeichen einer anderen Ursache (Allergie, Asthma bronchiale) beobachtet, so wird von belastungsinduzierter Bronchokonstriktion (EIB) gesprochen.
Mehr Luft mit Medikamenten
Eine medikamentöse Therapie ist aber in jedem Fall wichtiger Bestandteil der Behandlung. Die Entzündung in der Lunge muss dauerhaft kontrolliert werden, um eine Verschlechterung des Zustands zu vermeiden. »Die Behandlung des EIA und EIB erfolgt einerseits mit antientzündlichen Präparaten (inhalativen Steroiden), andererseits bei Bedarf mit Medikamenten, welche die Bronchien erweitern (Beta2-Mimetikum). Sind die Symptome so nicht ausreichend in den Griff zu bekommen, können noch zusätzlich Leukotrienantagonisten angewendet werden«, erklärt Prof. Sorichter.
Die Dopingrichtlinien sind dennoch weiterhin zu beachten. Zwar müssen betroffene Athleten nur noch ein Attest vom Arzt mitführen, das die Diagnose bestätigt, um verschiedene Medikamente nutzen zu können (z. B. inhalative Steroide, Formoterol, Salbutamol). Für andere Medikamente muss eine Ausnahmegenehmigung beantragt werden. »Inzwischen sind gute Regularien vorhanden, mit denen man arbeiten kann«, findet Prof. Sorichter.
■ Hutterer C
Ähnliche Beiträge zum Thema finden Sie weiter unten!
Quellen:
Fitch K. D.: An overview of asthma and airway hyperresponsiveness in Olympic athletes. Br J Sports Med 2012; 46 :413-416. doi:10.1136/bjsports-2011-090814
Parsons JP., Kaeding C., Phillips G., Jarjouda D., Wadley G., Mastronarde JG: Prevalence of exercise-induced bronchospasm in a cohort of varsity college athletes. Medicine & Science in Sports & Exercise 2007 39(9): 1487-1492. doi: 10.1249/mss.0b013e3180986e45