Schreckgespenst Schambeinentzündung: Neue Wege in Diagnostik und Therapie
Immer wieder hört man von Leistungssportlern, die aufgrund einer Schambeinentzündung lange ausfallen oder sogar ihre Karriere vollständig an den Nagel hängen müssen. Die gute Nachricht: Wo sich das Behandlungsspektrum bislang zwischen »monatelange Ruhigstellung« und »massive Operation« bewegte, tun sich heute vielversprechende, weit differenziertere Diagnose- und Therapieoptionen auf. Bei der gefürchteten Osteitis pubis (Schambeinentzündung) handelt es sich laut gängiger Lehrmeinung um eine schmerzhafte nichtentzündliche Überlastungsreaktion des vorderen Beckenrings samt naher Strukturen wie Bauchmuskulatur, Adduktoren, Leistenbändern oder Faszien. Nur selten konnte man sie auf ein echtes Verletzungstrauma zurückführen und entsprechend gezielt, notfalls operativ, behandeln. Dass man die OP so lange wie möglich vermeidet, liegt in der Natur der Sache: Sie ist ein großer Eingriff, die Rehabilitation langwierig und das Ergebnis nicht automatisch optimal.
Einen entscheidenden Beitrag dazu, dass die Diagnose »Schambeinentzündung« nun langsam einen Teil ihres Schreckens verliert, leistete ein Artikel in der DZSM aus dem Jahr 2008 (2). Dazu haben wir einen der Autoren, den Sporttraumatologen Dr. Sascha Hopp von der Lutrina-Klinik in Kaiserslautern, gesprochen. Während seiner Zeit als Oberarzt an den Unikliniken des Saarlandes hat er zusammen mit dem dortigen Klinikdirektor Prof. Dr. Tim Pohlemann eine Spezialsprechstunde für Sportler mit Leistenschmerzen ins Leben gerufen. Aber beginnen wir von vorn.
Osteitis pubis: Ursachen, Inzidenz und Risiken
Wenngleich eine Schambeinentzündung alle Athleten heimsuchen kann, tritt sie gehäuft bei Sportarten auf, die schnelle Richtungswechsel, Sprints oder druckreiche Schuss- und Scherbewegungen beinhalten. Dies sind neben Ausdauer-Laufsport alle Ballsportarten, welche stetig auf die knöchernen und muskulären Strukturen des sensiblen Schambeinbereichs einwirken und dort Mikrotraumata verursachen (1). Begünstigt wird die Entstehung einer Osteitis pubis durch anatomische Vorbedingungen wie Hüftgelenksimpingements oder Störungen in der auf- bzw. absteigenden Bewegungskette. Überdurchschnittlich viele Fälle werden bei männlichen Fußballern um die 30 Jahre beobachtet; Frauen sind insgesamt seltener betroffen. Bleibt eine Schambeinentzündung unbehandelt, kann sich im Bereich der Symphyse krankhaftes Narbengewebe bilden. Im schlimmsten Fall folgt ein Knochenabbau, es bilden sich Zysten oder es kommt zu Stressfrakturen.
Stellt sich ein Patient mit Schmerzen in der Schambeingegend vor, die beim Treppensteigen, Gehen, Einbeinstand oder Niesen (Valsalva-Manöver) auftreten und in Hüfte, Leisten oder die untere Bauchmuskulatur ausstrahlen, sollte immer an eine Osteitis pubis gedacht werden. Als sicheres Symptom gilt ein charakteristischer palpatorischer Druckschmerz an Schambeinfuge und -ästen oder an den Adduktorenansätzen (3). Ein seltener Sonderfall wäre die septische Symphysenentzündung, die etwa durch postoperative Infektionen entstehen kann. Diese würde sich neben obigen Beschwerden durch erhöhte Entzündungsparameter im Blutbild äußern, welche bei der nichtseptischen Osteitis pubis völlig fehlen.

Nächste Seite: Detektivische Diagnostik | Die Symphyse im Bilde
Detektivische Diagnostik
All diese Fakten plus die bis dato aktuellen Behandlungsschemata hatten Dr. Hopp und seine Mitautoren 2008 in dem DZSM- Artikel »Osteitis pubis« zusammengefasst. Die Resonanz von Kollegen aus vielen Sparten der Sportmedizin, Orthopädie und Physiotherapie war enorm, die Unzufriedenheit mit den aktuellen Therapieoptionen jedoch unüberhörbar. Das war der Zeitpunkt, an dem Dr. Hopp, tatkräftig unterstützt insbesondere von Prof. Pohlemann sowie dem Orthopäden PD Dr. Jens Kelm, eigene Forschungen in Angriff nahm. »Uns war aufgefallen, dass die US-amerikanische Literatur weit differenzierter berichtete, vor allem in Hinblick auf die Bildgebung«, so der Sporttraumatologe. »In unserer Schwerpunktsprechstunde richteten wir deshalb den Fokus auf alle nur irgendwie möglichen Ursachen und verfeinerten die Diagnostik bis aufs Äußerste.«
Differentialdiagnostisch müssen zunächst einige Befunde ausgeschlossen werden (2):
• Leistenhernien
• Sportlerhernien oder »weiche Leiste«
• Ermüdungs- oder Sehnenabrissfrakturen der Apophysen (z.B. Gracilis-Syndrom)
• Nervenengpasssyndrome
• Insertionstendinosen
• Osteomyelitis
• Neoplasmen
• Adduktoren- oder Leistenzerrungen
• ISG-Blockaden
• Muskuläre Dysbalancen
• Einseitiger Beckentiefstand
• Rheumatologische Erkrankungen
• Urogenitale Erkrankungen
• Knochentumore
dann beginnt die radiologische Detektivarbeit. Denn ebenso oft, wie ein laut MRT vorhandenes Knochenmarksödem keine Schmerzen bereitet, kann eine Schambeinentzündung auch ohne sichtbares Ödem bestehen! Dr. Hopp: »Das pathomorphologische Diagnostikkonzept muss alle Eventualitäten mit einbeziehen. Dazu gehören Kapsel- und Sehnenverletzungen rund um die Symphyse, mit oder ohne knöcherne Abrisse – etwa an den Adduktoren – oder Mikrorisse an der Bauchwandmuskulatur. Manchmal sehen wir schwere Degenerationserscheinungen am Symphysen-Diskus, entweder bedingt durch frühere Verletzungen oder dauerhafte Fehlbelastung. Fakt ist: Erst wenn ganz genau feststeht, was Schmerz und Entzündung ursprünglich ausgelöst hat, kann zielführend therapiert werden! Wir haben deshalb begonnen, noch viel genauer hinzuschauen und die Möglichkeiten der Bildgebung noch weiter auszuschöpfen.«
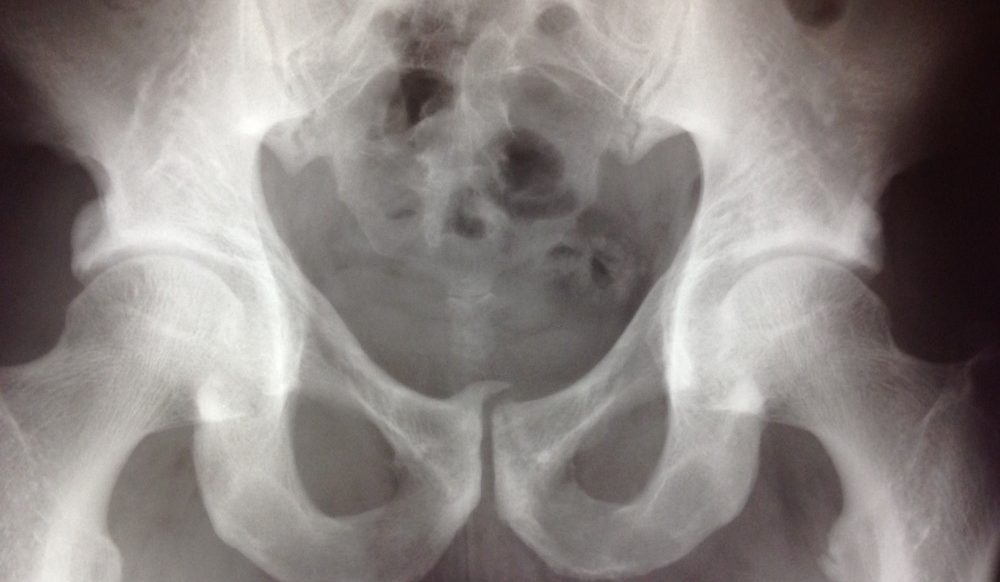
Die Symphyse im Bilde
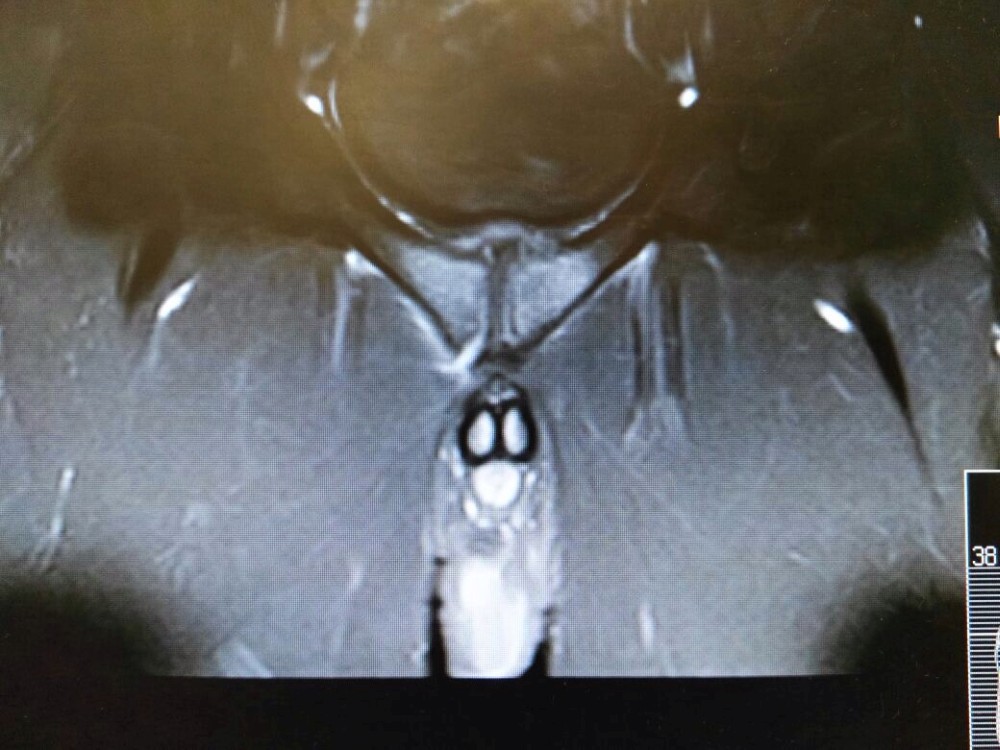
Der Klassiker in der Radiologie bei Verdacht auf Schambeinentzündung sind das Röntgen mit a.-p.-Projektion oder eine 3-Phasen-Skelettszintigrafie mit Technetium-99m. Oft zeigen sich dabei Hinweise auf Erosionen, sklerotisches oder zystisches Geschehen oder Anomalien über der häufig verbreiterten Schambeinfuge (»Flamingoaufnahme« im alternierenden Einbeinstand zeigt vertikale Verschiebungen von >2 mm). Im MRT konzentrierte man sich bisher zumeist auf Ödeme im Knochen des Os pubis sowie Flüssigkeitsansammlungen im Symphysenspalt (2), während man Mikroabrissverletzungen eher vage vermutete. Auch eventuelle Kapsel-Läsionen geben sich unter Anwendung der hier genannten Methoden nur selten zu erkennen, obwohl sie als Auslöser unbedingt in Betracht kommen. »Deshalb infiltrieren wir die Symphyse unter röntgenologischer Betrachtung mit einem Kontrastmittel.
Zeigt sich ein Auslaufmuster, ist das ein sicheres Korrelat für eine Kapselverletzung«, erläutert Dr. Hopp. »Danach injizieren wir bildwandlergesteuert eine Kombination aus Lokalanästhetikum und Kortikosteoid direkt an den Verletzungsort. Liegen wir mit unserer Diagnose richtig, sind manche Patienten nach wenigen Minuten zum ersten Mal seit Langem schmerzfrei. Damit haben wir nicht nur unseren Beweis, sondern in 80 Prozent der Fälle sogar eine zumindest kurz- bis mittelfristige Beschwerdefreiheit. Wenn nicht, suchen wir eben weiter – und finden eigentlich immer eine Lösung.«
Nächste Seite: Schambeinentzündung – OP möglichst minimalinvasiv | Schmerzreduktion, Stabilisation, See you soon
Schambeinentzündung: OP möglichst minimalinvasiv
Ist als Ursache eine Abrissfraktur identifiziert, steht die Frage der operativen Refixation im Raum. Um die bisher unumgängliche Negativeinwirkung auf umgebende Bandstrukturen einzuschränken, setzt man in Kaiserslautern inzwischen auf minimalinvasive Techniken. Anatomische Forschungen an Sehnenansätzen haben zu einem Operationskonzept geführt, das äußerst vielversprechende Erfolge liefert. Auch eine zugentlastende Adduktoren-Tenotomie, von der immerhin 60 Prozent der Patienten nach Abwägung der Alternativen profitieren, kann minimalinvasiv einzeln oder in Kombination mit einer Refixation erfolgen – ebenso wie die Kurettage entzündeten Gewebes, die aber nach der detaillierten Diagnose tatsächlicher Auslöser meist nicht mehr nötig ist.
Sogar die Entfernung eines degenerierten Diskus sowie die Arthrodese, also Versteifung einer irreversibel instabil gewordenen Symphyse, kann in Zukunft voraussichtlich ohne große Bauch-OP erfolgen (3). Der Vorteil dabei ist natürlich die maximale Schonung aller umgebenden Gewebe und damit eine deutlich schnellere Rehabilitation des Sportlers. Dr. Hopp: »Bei immerhin 60 bis 70 Prozent unserer Patienten stellen sich operierbare Läsionen heraus. Lieber gezielt auf das Ursprungstrauma hin – wenn es eines gibt – operieren und dann zügig zurück ins Training statt monatelang ruhigstellen!«
Schmerzreduktion, Stabilisation, See you soon
Natürlich ist eine Operation nicht immer notwendig, wie die vorgenannten Zahlen zeigen. Trotzdem sollte die initial verordnete Trainingskarenz nicht länger als eine Woche dauern. Danach sollte regelmäßig ein physiotherapeutisch angepasstes Set von Core Exercises im schmerzfreien bis -armen Bereich absolviert werden, um die Schambeinregion peripher zu stabilisieren und eine Inaktivitäts-Atrophie zu verhindern.
Solange es den Patienten nicht zu vorzeitiger übermäßiger Wiederbelastung verleitet, können außerdem Antiphlogistika aus der Gruppe der NSAR gegeben werden, eventuell begleitet von antiinfektiös wirkenden Enzympräparaten sowie fallbedingt Calcium, Vitamin D und Bisphosphonaten. Manche Sportärzte raten unterstützend zu Ultraschall-, Stoßwellen-, Elektro- oder Kryotherapie. Wie immer gilt aber natürlich: Prävention vor Intervention! Mit adäquatem Aufwärmen, individueller Verbesserung der sportlichen Technik, Adduktorendehnung, bedarfsgerechter Einlagenversorgung sowie konsequentem Aufbau- und Stabilisationstraining kann man mikrotraumaträchtigen Fehlbelastungen von vorneherein den Wind aus den Segeln nehmen.
Fazit: Der richtige Behandlungsweg kann bei einer Schambeinentzündung nur nach ausgesprochen detaillierter Diagnostik beschritten werden. Dann aber steht einer folgenlosen Ausheilung dieser Leistungssportler-Crux nichts entgegen.
■ Kura L
Quellen:
Angoules AG. Osteitis pubis in elite athletes: Diagnostic and therapeutic approach. World J Orthop. 2015; 6: 672–679. doi: 10.5312/wjo.v6.i9.672
Hopp S, Bambach S, Pohlemann T, Kelm J. Osteitis pubis. Dtsch Z Sportmed 2008; 4: 100-101
Hopp S, Culemann U, Kelm J, Pohlemann T, Pizanis A. Osteitis pubis and adductor tendinopathy in athletes: a novel arthroscopic pubic symphysis curettage and adductor reattachment. Arch Orthop Trauma Surg 2013; 133: 1003-1009. doi: 10.1007/s00402-013-1777-7