Sportmedizin: Gegenwart und Zukunft
Genomik und Sportmedizin
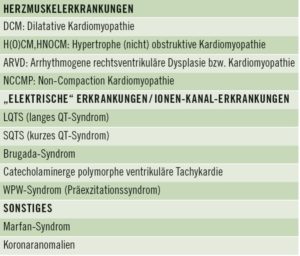
Neben vielen Fragen der Genomik steht die Diagnose latenter, genetisch bedingter Ursachen des plötzlichen kardialen Zwischenfalles und des plötzlichen Todes im Sport unverändert im Blickfeld des Interesses. Durch die Optimierung der Ruhe-EKG Analyse (1, 4) ist eine deutlich zuverlässsigere Erkennung von Kardiomyopathien und “elektrischen“ oder arrhythmogenen angeborenen Erkrankungen möglich geworden (Abb., Tab.). Bei vorliegendem Verdacht eines positiven Phänotyps besteht die Frage nach dem positiven Genotyp. Hieraus leitet sich ab, wann und bei wem eine molekulargenetische und genetische Diagnostik indiziert sind, eine mitunter lebensnotwendige Untersuchung. Finanzielle und ethische Fragen spielen hier hinein. Im Vordergrund aber steht der Schutz des Athleten (“protect athletes‘ heart”) und auch der nahen Familienmitglieder. Die derzeitige Empfehlungen sprechen für eine solche Diagnostik zum Schutz der Betroffenen (2, 6).
Eine Gendiagnostik zur Erkennung des sportlichen Talentes wird bereits von verschiedenen Laboratorien angeboten, ist jedoch weder medizinisch noch ethisch vertretbar. Insbesondere nach Entwicklung der CRISP/Cas9-Technik ist eine Manipulation des genetischen Materials möglich geworden (3). Die Frage einer genetischen Analysetechnik zum Dopingnachweis wird ebenfalls diskutiert und ist Gegenstand wissenschftlicher Untersuchungen (7). Um hierfür die Methoden zuverlässig zu machen, sind weitere Studien an größeren Kollektiven notwendig. Dies sollte durch die internationalen Sportorganisationen, die World Anti-Doping Agency (WADA), und vor allem durch das Internationale Olympische Kommitte (IOC) unbedingt unterstützt werden. Um weitere ethische Fragen der Sportmedizin zu klären (2, 6) ist eine aktualisierte Neuformulierung des Ethik-Codes des Weltsportärzteverbandes FIMS dringend notwendig: Eine Aufgabe der DGSP!
Personalisierung der Sportmedizin
Wie kaum ein anderes medizinisiches Fachgebiet bietet die Sportmedizin beste Voraussetzungen zu einer individuellen oder personalisierten ärztlichen Diagnostik und Trainingsberatung. Anamnese, Klinik und Funktionsdiagnostik liefern, gezielt eingesetzt, vielfältige Ergebnisse, um eine “maßgeschneiderte” Diagnostik und Beratung zu körperlicher Aktivität zu vermitteln.Geschlecht, Alter, Konstitution und Fitness lassen sich mit dem Vorgehen nach dem FITT-Prinzip umsetzten (Frequenz, Intensität, Dauer (Time) der Trainingseinheit und Art (Type) der körperlichen Aktivität, wie sie im individuellen Rezept für Bewegung (Exercise prescription for health) für alle Gesunden zur Prävention und für Patienten mit fast allen Krankheiten möglich sind.
Detaillierte tabellarische Hinweise liegen hierzu vor (www.efsma-scientific.eu), dazu Algorithmen zur nicht-ergometrischen Berechnung der Fitness. Mit diesen Daten lassen sich personalisierte Empfehlungen zu körperlicher Aktivität für alle Altersgruppen und alle Freizeitsportler ohne und mit Wettkampfambitionen erstellen.Ein solches Rezept für Bewegung ist zugleich eine Möglichkeit für den Arzt, Menschen zu (mehr) körperlicher Aktivität zu motivieren (5). Mit diesem Konzept könnte die Sportmedizin an der Spitze der individualisierten Medizin stehen. Eine Aufgabe der DGSP.


Digitalisierung und Sportmedizin
Digitalisierung ist ein aktuelles Schlagwort, in der Sportmedizin jedoch eine zentrale und prospektive Aufgabe. Im Rahmen der sportärztlichen Vorsroeguntersuchung und Trainingsberatung sollten alle Daten, von Anamnese, klinischem und EKG-Befund nur noch digital erfasst werden, die analoge Papierdokumentation ist Verhangenheit. Nach Möglichkeit sollten auch die weiterführenden Untersuchung wie Ergometrie, Spiroergometrie und Echokardiographie möglichst nur noch digitalisiert
gespeichert werden.
Die EFSMA (Europ. Fed.Sports Med.Ass.) ist auf diesem Weg. Ziel ist, mit dieser Datenerfassung alle sportärztlichen Untersuchungen pro Jahr und Land regelmäßig zu erfassen und auszuwerten, nicht zuletzt als Weg zu einer Qaulitätssicherung. Das Beispiel der “Sportler-EKG” Analyse mittels Software im EKG ist ein Beispiel für den Nutzen eines solchen Ansatzes (1, 4). Auch eine zentrale EKG-Beratung ungeklärter Befunde durch Experten (Zweitmeinung) ist auf diesem Weg bereits durch die Zentrale der EFSMA eingerichtet und für alle Sportärzte in der DGSP zugängig. Weitere Themata der Digitalisierung ist der Komplex der e-health, die “wearable technologies” wie Pulsuhren, Accelerometer, die App‘s mit einer fachlichen Kontrolle, und z. B. das Problem der “e-games” mit Sitzphasen und “screen time” über 12 bis 24 Stunden. Auch eine e-Card mit den sportbezogenen Daten muss diskutiert werden, im asiatischen Raum ist seit längerem schon verfügbar.
Sportmedizin: “Mutterfach” für Bewegung und körperliche Aktivität
In den vergangenen Jahren haben sich zahlreiche Arbeitsgruppen zum Thema Sportmedizin in den verschiedenen medizinischen Fächern gebildet, so in der Psychiatrie, Kardiologie, Onkologie oder Neurologie. Diese Entwicklung zeigt nachdrücklich, dass körperliche Aktivität ein wichtiges Thema in der gesamten Medizin ist, von der Pädiatrie über Pneumologie bis hin zur Gerontologie oder Chirurgie, wo die Prä-Konditionierung (Pre-Conditioning) von zunehmender Bedeutung wird.
In der Kardiologie schon länger untersucht, sind niedrig dosierte Phasen von Ausdauertraining als Präkonditionierung vor geplanten Eingriffen geeignet, die Operation besser zu überstehen, früher den Patienten zu mobiliseren und entlassen zu können. Ein Erfolg der Sportmedizin (8). Vor allem aber muss die allgemeine Empfehlung angewendet werden: Jeder Arzt sollte bei jedem Patientenkontakt die körperliche Aktivität ansprechen und in der Anamnese als fünftes vitales Zeichen festhalten.
Der (Fach-)Arzt für Sportmedizin als klinisch tätiger Arzt?
Aufgaben und Betreuung der stationären Patienten haben sich gewandelt, nicht aufgenommen ist hingegen die mögliche Betreuung durch einen sportärztlichen Kollegen. Seine Aufgabe sollte die Anleitung für die “Präkonditionierung” (Pre-Conditioning) sein vor allen Interventionen (Operation kardial oder nicht-kardial, Kathetertherapie).
Ferner müssen Patienten während und nach der stationären Behandlung bereits zu einem körperlichen Training angeleitet werden, so z. B. bei der Chemotherapie in der Onkologie. Die Dosierung nach den FITT-Empfehlungen zu beginnen und zu überwachen ist eine weitere Aufgabe eines klinisch tätigen Sportarztes. Von besonderer Bedeutung ist ein sportärztliches Entlassungsrezept (Rezept für Bewegung) bei Entlassung. Dieses wird so gut wie nie in einem Enlassungsbericht erwähnt wird. 8-12 Medikamente sind keine Seltenheit im Entlassungsbrief, detaillierte Trainingsempfehlungen hingegen fehlen fast immer. So werden aktuelle und kostengünstige Behandlungsmöglichkeiten nicht ausgeschöpft und sogar dem Patienten vorenthalten. In Europa haben 14 Länder bereits den Facharzt für Sportmedizin, auch mit klinischem Einsatz. Der Facharzt für Sportmedizin ist auch in Deutschland dringend notwendig und sollte zum Nutzen der Patienten eingeführtwerden.
„Wer einem Diabetiker nach Entlassung kein Training verordnet, begeht einen Behandlungsfehler”
(H. Walton, AHA-Kongress 2013).
■ Löllgen H, Bachl N
Quellen:
Abächerli R, Schmid R, Kobza R, Frey F, Schmid JJ. Erne Preparticipating ECG Screening preventing SCD – Insight from the Swiss Army. Annual Meeting of Heart Rhythm Society, San Francisco, 2014, 5719
ACSM. Code of Ethics. Statement of the ACSM, 2018. http://www.acsm.org/membership/membership-resources/code-of-ethics [21st March 2018].
Doudna JA, Charpentier E. The new frontier of genome engineering with CRISPR-Cas9. Science. 2014; 346: 1258096. doi:10.1126/science.1258096
Löllgen H, Börjesson M, Cummiskey J, Bachl N, Debruyne A. The Pre-Participation Examination in Sports: EFSMA Statement on ECG for Pre-Participation Examination. Dtsch Z Sportmed. 2015; 66: 151-155. doi:10.5960/dzsm.2015.182
Löllgen H, Zupet P, Wismach J, Bachl N, Predel G. Körperliche Aktivität und gesundes Leben. Das Rezept für Bewegung. Herzmedizin. 2017; 33: 27-32.
Parsa-Parsi RW. The Revised Declaration of Geneva A Modern-Day Physician’s Pledge. JAMA. 2017; 318: 1971-1972. doi:10.1001/jama.2017.16230
Pitsiladis Y, Ferriani I, Geistlinger M, de Hon O, Bosch A, Pigozzi F. A Holistic Antidoping Approach for a Fairer Future for Sport. Current Sports Medicine Reports. 2017; 16: 222–224. doi:10.1249/JSR.0000000000000384
Thijssen DHJ, Redington A, George KP, Hopman MTE, Jones H. Association of exercise preconditioning with immediate cardioprotection. A Review. JAMA Cardiol. 2018; 3: 1-8. doi:10.1001/jamacardio.2017.4495