Triggerpunkttherapie: Den gordischen Knoten lösen?
Über Triggerpunkte und deren Behandlung wird in der Sportmedizin, Physiotherapie, Osteopathie und weiteren angrenzenden Fachbereichen heute so selbstverständlich gesprochen, wie man früher bei diesem Thema belächelt wurde. Doch was ist dran an dem Ansatz? Das myofasziale Schmerzsyndrom (MFS) soll für 80 bis ca. 90 Prozent der akuten und chronischen Schmerzen ursächlich sein, selbst wenn der Schmerz nicht in der Muskulatur oder im faszialen Bindegewebe wahrgenommen wird. Myofasziale Triggerpunkte, kurz MTrP, scheinen dabei eine wichtige Rolle zu spielen. Die gängigen Kriterien zur Diagnose von MTrP umfassen nach Janet Travell und Dave G. Simons, den Begründern der Theorie, fünf Punkte:
1. Vorhandensein eines muskulären Hartspannstrangs (Taut Band)
2. Verdichtete Stelle/»Knötchen« im verspannten Muskelstrang, die/das druckschmerzhaft ist (Tender Nodule)
3. Wiedererkennung der Schmerzsymptomatik, wenn Triggerpunkte gereizt werden (Recognition)
4. Charakteristischer ausstrahlender Schmerz in andere Körperregionen (Referred Pain)
5. Lokale Zuckungsreaktion bei Reizung des Punktes (Local Twitch)
Zögerliche Verbreitung
Für Physiotherapeuten ist der Umgang mit diesen Kriterien seit längerer Zeit gängige Praxis. In der Ärzteschaft setzt sich die Erkenntnis erst langsam durch, dass die meisten Schmerzen – und auch viele Schmerzen beispielsweise in Gelenken – auf das Muskel- und Fasziensystem zurückgeführt werden können. Ein Grund dafür ist wahrscheinlich, dass die Untersuchung und Beurteilung von Muskulatur und Faszien in der klassischen medizinischen Ausbildung zu wenig beachtet und geübt wird. Das ist erstaunlich und bedenkenswert zugleich, da die Muskulatur mit ca. 40 Prozent Anteil am Körpergewicht das größte Organ darstellt. Um durch Palpation jedoch »gesund« von »krank« unterscheiden zu können, ist es notwendig, sich intensiv damit zu beschäftigen und regelmäßig zu üben.
Im Bild nicht zu sehen
Erschwerend kommt hinzu, dass bildgebende Verfahren bei Muskulatur und Faszien wenig bis keine relevante Information liefern. Mit den heute gängigen bildgebenden Methoden können MTrP nicht abgebildet oder nachgewiesen werden. Auch eine Biopsie oder Schnittbilder eines solchen Schmerzpunktes sucht man bislang in der wissenschaftlichen Literatur vergebens. Folglich gibt es zur Ätiologie und Pathophysiologie zwar Hypothesen, aber keine gesicherten Erkenntnisse. »Myofasziale Schmerzen und deren Ursache sind noch immer eine Blackbox. Ich glaube, dass wir in fünf Jahren die notwendigen Ergebnisse vorliegen hätten, auf die die klinischen Beobachtungen hindeuten, wenn deutlich mehr Ressourcen in die Forschung fließen würden«, erklärt Dr. Hannes Müller-Ehrenberg, niedergelassener Facharzt für Orthopädie mit Weiterbildungen in Akupunktur und Chirotherapie sowie zertifizierter Triggerpunkttherapeut.
Ein weiterer Aspekt, der sich negativ auf die Akzeptanz der Muskulatur als Ausgangspunkt von Schmerzen auswirkt, ist die schlechte Abrechenbarkeit. »Um eine intensive Untersuchung von Muskulatur und Faszien abrechnen zu können, ist eine Ausbildung mit Erlernen der manuellen Techniken notwendig. Diese Ausbildung besitzen jedoch verhältnismäßig wenige Ärzte«, stellt Müller-Ehrenberg fest. Er selbst ist Senior-Instruktor IMTT (Interessengemeinschaft myofasziale Triggerpunkttherapie) und Erster Vorsitzender der medizinischen Gesellschaft für myofasziale Schmerzen (MGMS).

Nächste Seite: Im Zentrum des Schmerzes | Vom Trauma zum Triggerpunkt | Triggerpunkttherapie: dem Teufelskreis entkommen
Im Zentrum des Schmerzes
Doch trotz fehlender Beweise gibt es viele interessante Hinweise. Untersuchungen mit Mikrokapillaren zeigten beispielsweise, dass sich das biochemische Milieu in einem aktiven MTrP von dem in nicht betroffenem Muskelgewebe unterscheidet. Inflammatorische Mediatoren, Neuropeptide, Katecholamine und Cytokine sind dort erhöht. Von diesen Substanzen ist bekannt, dass sie mit chronischen Schmerzzuständen assoziiert sind.
Zudem ist bekannt, dass es aktive und latente MTrP gibt. Bei ersteren sind alle fünf Diagnosekriterien anzutreffen, bei letzteren fehlt der Wiedererkennungseffekt, wenn der Punkt getriggert wird. Auch die Konzentration der vaso-nozizeptiv-aktiven Substanzen (Bradikinin, Substance P, C-GRP) ist im aktiven MTrP höher.
Vom Trauma zum Triggerpunkt
Zur Ätiologie der MTrP gibt es bislang keine Beweise. Wissenschaftler haben jedoch schlüssige Hypothesen aufgestellt. Demnach führt ein Muskeltrauma, eine Überdehnung, wiederholte Überlastung bei niedriger Intensität oder starke Muskelkontraktionen zu einer erhöhten Ausschüttung von Acetylcholin von der motorischen Endplatte in den synaptischen Spalt. Dadurch ergeben sich ein erhöhter Bedarf an Kalzium, eine intensive Verkürzung der Aktin- und Myosinfilamente und ein Mangel am Energieträger ATP (Energiekrise), Ischaemie und Hypoxie. Die Reaktion der verletzten Faser ist die Ausschüttung von Entzündungsmediatoren (Bradikinin, Prostaglandin, Serotonin und Histamin). Das wiederum reizt die Schmerzrezeptoren. Bleibt dieser Kreislauf erhalten, bildet sich ein Triggerpunkt.
Triggerpunkttherapie: dem Teufelskreis entkommen
Mithilfe der Triggerpunkttherapie (siehe Kasten nächste Seite) sollen die schmerzhaften Punkte aufgelöst werden, was in der Folge zu einer Entspannung der dauerkontrahierten Muskulatur führen soll. Die Frage nach dem Endpunkt einer Triggerpunkttherapie ist jedoch nicht leicht zu beantworten. Ist es die Abwesenheit von MTrP? Die Auflösung des Hartspannstrangs? Schmerzfreiheit? Für viele von Schmerzen geplagte Menschen ist sicherlich die Schmerzfreiheit oder zumindest eine Schmerzreduktion der wichtigste Parameter. Bei Leistungssportlern ist der Zielpunkt vermutlich eher die Wiedererlangung der kompletten sportlichen Leistungsfähigkeit. Behandelt man die aktiven MTrP, verschwinden womöglich die Schmerzen.
Doch auch die latenten, nicht schmerzhaften MTrP können das Aktivitätsmuster von Muskeln bzw. Muskelketten beeinflussen. Dr. Müller-Ehrenberg erläutert das praktische Vorgehen: »Im klinischen Alltag wird ein erfahrener Therapeut die aktiven MTrP immer behandeln, und die funktionell bedeutendsten MTrP auch. Da manche Sportler oder Patienten im Laufe ihres Lebens einige latente MTrP entwickelt haben, muss man sich bei der Behandlung vortasten und nach und nach behandeln.«
Weitere intensive Untersuchungen sind nötig, um für den Patienten einen praktikablen und Linderung bringenden Ansatz (weiter) zu entwickeln. Ein kritisches Hinterfragen der bisherigen Forschungsergebnisse und Erfahrungswerte ist sicherlich sinnvoll, um die Erforschung der Muskulatur als Ursache von Schmerzen voranzutreiben und ein besseres Verständnis für wirksame Therapien und deren Grundlage zu entwickeln.
Nächste Seite: Methoden der Triggerpunktbehandlung | Das MTrP-Konzept in der Kritik
Methoden der Triggerpunktbehandlung
Die Triggerpunktbehandlung basiert darauf, einen Triggerpunkt zu stimulieren und damit eine Reaktion auszulösen, in deren Folge sich die lokale Verhärtung auflöst/entspannt, die Selbstheilungskräfte aktiviert werden und die Schmerzen nachlassen. Welcher Mechanismus genau dahintersteckt, ist wissenschaftlich noch nicht geklärt. Die Reizung des Punktes verändert offenbar das biochemische Milieu dahingehend, dass die Konzentration entzündungsfördernder Substanzen verringert wird. Abhängig von der Dauer der Beschwerden ist auch die Behandlungsdauer. Bei akuten MTrP können eine bis wenige Behandlungen ausreichen; bei chronischen Beschwerden sind mehrere Behandlungen nötig. Die Stimulierung des Punktes kann erfolgen durch:
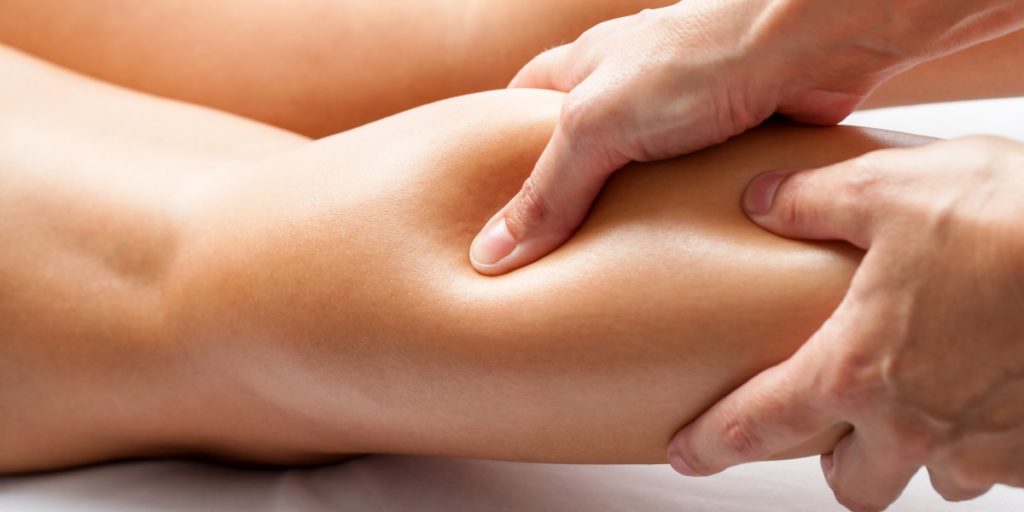
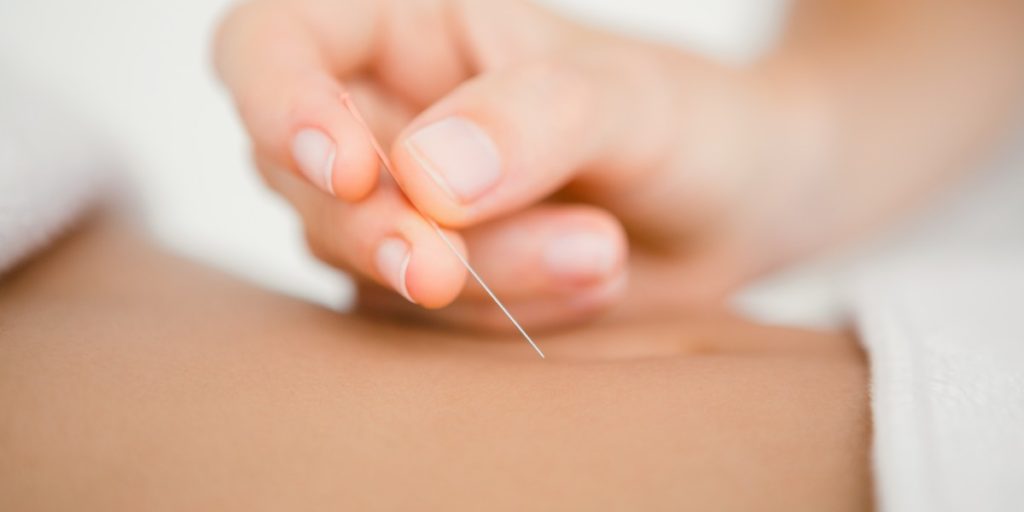
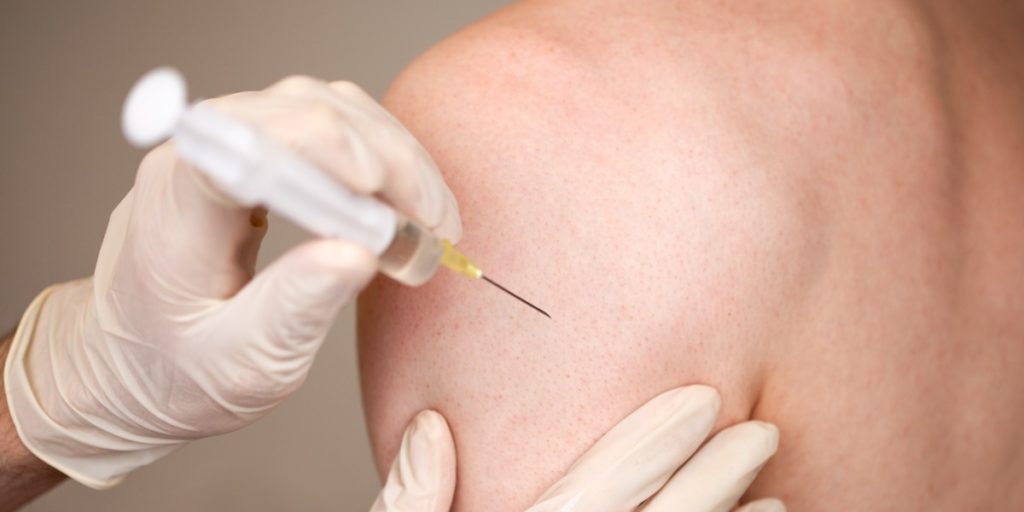

Das MTrP-Konzept in der Kritik
Aufgrund noch ausstehender Beweise und Evidenz folgern John Quinter und Kollegen, dass es myofasziale Triggerpunkte nicht gibt. Die persönlichen Erfahrungen von Ärzten, Therapeuten und Patienten reichen ihnen schlicht nicht aus. Univ. Prof. Dr. med. Christoph Schmitz, Leiter des Anatomie-II-Lehrstuhls an der Ludwig-Maximilians-Universität, formulierte es in einem Artikel etwas zurückhaltender: »Vielmehr würde nach streng wissenschaftlichen Kriterien das gegenwärtige Urteil über die Ätiologie und Pathogenese von TrP/MFS sehr kurz ausfallen: Beides ist letztlich unbekannt! […] Sie [die Kritik von Quinter et al.] darf aber nicht zum Verwerfen des Konzepts TrP/MFS führen, sondern sollte als Herausforderung für einen neuen, ganzheitlich wissenschaftlichen Ansatz zur Beschäftigung mit dem Phänomen TrP/MFS verstanden werden.«
■ Hutterer C
Quellen:
Boylesa R, Fowlera R, Ramseya D, Burrowsa E. Effectiveness of trigger point dry needling for multiple body regions: a systematic review. J Man Manip Ther. 2015; 23: 276-293. doi:10.1179/2042618615Y.0000000014
Quintner JL, Bove GM, Cohen ML. A critical evaluation of the trigger point phenomenon. Rheumatology (Oxford). 2015; 54: 392-9. doi:10.1093/rheumatology/keu471
Ramon S, Gleitz M, Hernandez L, Romero LD. Update on the efficacy of extracorporeal shockwave treatment for myofascial pain syndrome and fibromyalgia. Int J Surg. 2015; 24: 201-6. doi:10.1016/j.ijsu.2015.08.083
Shah JP, Danoff JV, Desai MJ, Parikh S, Nakamura LY, Phillips TM, Gerber LH. Biochemicals associated with pain and inflammation are elevated in sites near to and remote from active myofascial trigger points. Arch Phys Med Rehabil. 2008; 89: 16-23. doi:10.1016/j.apmr.2007.10.018
Schmitz C. Triggerpunkte. Neuer Ansatz in der Forschung? sportärztezeitung. 2016; 1: 14-21





